Medicii spun că se așteaptă la zeci de mii de cazuri în următoarele luni și se tem că sistemul medical românesc ar putea fi depășit de nevoile pacienților îmbolnăviți de COVID-19.
Deși criza e la început, îngrijorarea multora din sistem e că nu li se explică clar și coerent ce au de făcut, că nu există suficiente teste, echipamente de protecție, spații, aparatură și specialiști pentru cazurile grave. Întrebarea care se pune în aceste circumstanțe nu e câți oameni se vor îmbolnăvi, ci cât de eficiente sunt măsurile luate de autorități, câți pacienți poate ajuta spitalul românesc și cum se va descurca în vârful pandemiei?
Dezbaterea din ultimele zile s-a concentrat în jurul numărului de paturi ATI (Anestezie și Terapie Intensivă), însă cifrele pe marginea acestui subiect nu spun toată povestea. Am vorbit în ultimele zile cu anesteziști, doctori și manageri de spital ca să înțelegem care va fi rolul terapiei intensive și care este realitatea din secțiile unde vor ajunge pacienții în stare critică.
- Există semnale puternice din toate sferele sistemului românesc de sănătate că nu avem suficiente instrumente și oameni ca să combatem cu succes pandemia COVID-19
- Ministerul Sănătății a emis un Plan alb de intervenție în care listează situația ideală și trasează cu calm pașii necesari, precum și spitalele, paturile și echipamentele disponibile pentru fiecare fază dintre cele trei ale intervenției.
- Realitatea din teren, însă, este diferită: nu toate spitalele din documentul ministerial au capacitatea de a izola cazurile COVID-19, iar multe dintre ele sunt echipate doar pe hârtie. Pe lângă spații și aparatură, lipsesc și foarte mulți specialiști, iar mulți dintre doctori se simt nepregătiți și nu știu ce trebuie să facă.
- Specialiștii avertizează că în momentul în care se va ajunge la folosirea capacităților ATI va fi prea târziu; contagiunea trebuie controlată imediat.
- Altfel spus, sistemul medical se bazează în foarte mare măsură doar pe măsurile de distanțare socială impuse de autorități și speră ca aceste măsuri să salveze sistemul de la sugrumare
- Potrivit modelărilor făcute la cererea noastră, în funcție de succesul măsurilor de izolare impuse de stat, sistemul s-ar putea confrunta în următoarele luni cu un vârf de spitalizări între 640 și 500.000 de oameni spitalizați concomitent.
Planul de intervenție - cum ar trebui să funcționeze fluxul de pacienți
La patru zile după instituirea stării de urgență, Guvernul României a oficializat metodologia de intervenție pentru pandemia COVID-19.
Ministerul Sănătății a emis pe 20 martie un Plan alb pentru organizarea sistemului spitalicesc din România în contextul pandemiei COVID-19. Adică regulile de spitalizare și cele trei faze prin care vor trece spitalele în funcție de cum va evolua numărul pacienților bolnavi de COVID-19.
În planul alb al Ministerului Sănătății pentru organizarea sistemului în contextul pandemiei se vorbește despre transformarea unei vulnerabilități a sistemului medical într-un avantaj. Concret, în România funcționează mai multe spitale construite în vremea în care era la modă sistemul pavilionar.
Un spital pavilionar este, de exemplu, Spitalul Colentina, din București. Asemenea spitale sunt compuse din mai multe corpuri, organizate pe diverse specialități. Corpurile acestea funcționează independent, ceea ce înseamnă că ele pot fi folosite și ca izolator.
Ca să continuăm cu același exemplu, Colentina a fost transformat în spital de pandemie pentru că e aproape de Institutul Național de Boli Infecțioase „Prof. Dr. Matei Balș” și oferă medicilor posibilitatea de a izola pacienții COVID-19 de restul pacienților.
Însă, profesioniștii din sistemul medical consultați de Inclusiv spun că multe secții de terapie intensivă din țară nu sunt pavilionare, adică au o capacitate de izolare foarte redusă. Asta înseamnă că un pacient cu noul coronavirus va compromite întreaga secție de terapie intensivă dacă nu există posibilitatea de a-l izola, chiar dacă ocupă doar un pat.
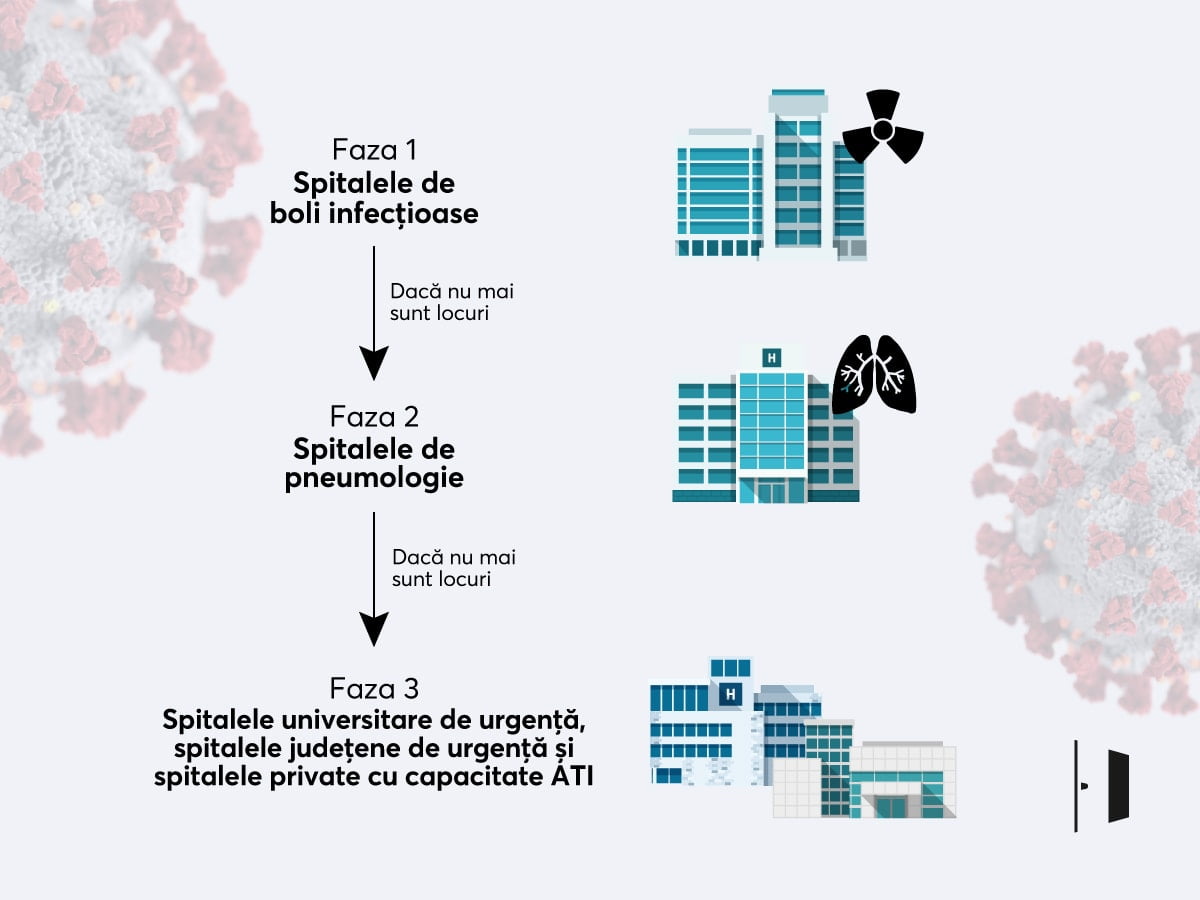
Potrivit planului oficial, în prima linie de intervenție sunt spitalele de boli infecțioase cu secții de terapie intensivă. Aceasta e faza 1. În documentul ministerial se arată că în țară există nouă spitale pavilionare de boli infecțioase, dintre care două în București. Tot oficial, mai sunt încă șapte în Brașov, Cluj, Constanța, Craiova, Iași, Târgu Mureș, Timișoara. Faza a doua se aplică când spitalele de boli infecțioase sunt depășite, așa că pacienții noi sunt trimiși la spitalele de boli respiratorii. Faza trei înseamnă implicarea spitalelor universitare de urgență, spitalelor județene de urgență și a spitalelor private cu capacitate ATI.
Se va activa atunci când capacitatea spitalelor de boli infecțioase este depășită din punctul de vedere al numărului de pacienți internați și izolați și va cuprinde spitalele de boli respiratorii, la care se adaugă, la nivelul fiecărei regiuni, spitale ce vor fi golite progresiv de ceilalți pacienți și puse la dispoziție pentru această operațiune, se arată în document.
În plan se mai arată că vor fi identificate la nivel național centre de referință care vor prelua patologii conexe, de tip: insuficiență renală cronică, infarct miocardic, obstetrica, urgențe chirurgicale etc., pentru a se evita răspândirea virusului printre bolnavii critici din spitale, vulnerabili la infectarea cu noul coronavirus: vârstnici, pacienți cu cancer sau boli de inimă, renale etc.
În prima fază, pacienții pot fi izolați în spitalele de boli infecțioase, care sunt organizate pe model pavilionar. Potrivit documentului citat, în aceste spitale există 121 de paturi la terapie intensivă și încă 2230 de paturi pentru pacienți care nu sunt în stare gravă.
Între ultimele două faze există și un mecanism de întărire a fazei doi, potrivit planului.
“se impune stabilirea fermă a unor spitale de rezervă, intermediare, de back-up în fiecare județ, care să preia excesul de pacienți, înainte de a-i dirija spre spitalele de urgență. Aceste spitale trebuie să funcționeze autonom și să ofere un număr mare de paturi disponibile, precum și unități de terapie intensivă și exploratorie (radiologie, laborator etc.)”
Altfel spus: în linia întâi sunt spitalele de boli infecțioase; dacă acestea ce se vor umple, presiunea se va transfera asupra spitalelor de boli respiratorii; dacă și acestea vor fi depășite, se vor activa spitalele universitare și județene de urgență, apoi spitalele private cu unități ATI.
- Nu ar trebui să dau un mesaj descurajator, însă dacă noi nu ne mișcăm…. mai avem să zicem 10 zile – 2 săptămâni, așa cum estimează toți, până vom avea un vârf de epidemie. Dar dacă în timpul acesta nu ne mișcăm destul de repede și de punctual pe izolare, testare și celelalte măsuri situația în paturile de spital, de terapie, de infecțioase, de pneumoftiziologie va scăpa de sub control pentru că noi nu suntem în situația Italiei și a Franței ca să supraviețuim mai bine decât aceia care aveau niște sisteme pe care noi le admiram de 20 de ani.
- Ar trebui să ne mobilizăm acum. Și noi, corpul profesional, și administratorii și cei care reglementează astăzi prin acte normative.
- Numărul de paturi, că or fi 2.000, 2.500 sau 2.800 este greu de spus. Oricum, când vom depăși numărul de paturi astăzi disponibile în spitale pe secțiile de boli infecțioase și de pneumologie și vom începe să utilizăm cele 1.500 sau 2.000 de terapie intensivă atunci va fi târziu.
- Dumnezeule, suntem în țară peste 50.000 de medici. Am convingerea că oricare dintre aceștia nu va ezita să se pună la dispoziția celui care va avea calitate să ordone o mobilizare generală. Nu înseamnă că dacă ești chirurg sau endocrinolog nu vei putea să dai o mână de ajutor acolo unde o va cere situația. În măsura calificării tale de medic.
Problema de la terapie intensivă nu e doar matematică
În cuvintele unui anestezist de la un spital de urgență din București: când vorbim despre terapie intensivă nu e vorba doar despre cifre, ci mai ales despre capacitate – adică atât personalul, cât și dotarea spitalului cu echipamente. Iar întrebarea care se suprapune celei despre numărul de paturi este dacă cele care există deja sunt suficient de bine dotate astfel încât medicii să poată trata un pacient de COVID-19 a cărui stare agravată necesită terapie intensivă.
Mai mult, terapia intensivă are diferite niveluri de performanță, cele mai dotate spitale din lume având la dispoziție și ”plămâni artificiali”, echipament care pompează sânge din corpul pacientului într-un aparat, iar acesta îi adaugă oxigen și elimină dioxidul de carbon.
Terapia intensivă monitorizează și tratează pacientul în stare critică la care există riscul de moarte
În ATI, pentru a salva viața pacientului, specialiștii și echipamentele care monitorizează și susțin funcțiile vitale trebuie să funcționeze ca un mecanism bine calibrat. Activitatea din terapie intensivă implică monitorizarea parametrilor vitali precum pulsul, tensiunea arterială și saturația în oxigen a sângelui (cât de eficient respiri), dar poate însemna și intervenția rapidă cu aparate și medicamente speciale pentru a corecta diverse disfuncții ale organismului și care pot susține funcția plămânului, a inimii sau a rinichiului.
Componentele esențiale ale unui pat din terapie intensivă sunt injectomatele, ventilatoarele și monitoarele. Însă multe dintre paturile ATI raportate oficial nu au una sau mai multe dintre aceste componente sau personal de specialitate.
BBC explică aici de ce sunt importante ventilatoarele
“Diferența este uriașă”, spune profesorul Dorel Săndesc, vicepreședintele Societății Române de ATI (SRATI). “Doar seamănă că au cuvântul pat. Patul ATI este un complex tehnologic format din foarte multe elemente necesare pentru menținerea funcțiilor vitale. Este ventilatorul care asigură respirația artificială, monitoare, injectomate, infuzomate, aparat de masaj intermitent ca să prevină trombozele.” Patul însuși este diferit pentru că poate fi reglat astfel încât să “pună pacientul în diverse poziții pentru diverse intervenții, să-l miște ca să nu stea în poziție fixă, să nu facă escare sau alte complicații”. Pe lângă aceasta, desigur, mai sunt câteva echipamente comune care nu sunt fiecare echipament la pat, dar care se folosesc la mai mulți pacienți, cum ar fi ecografe, aparate de dializă, defibrilatoare etc. Deci patul este un complex tehnologic format din multe echipamente, toate avansate, toate scumpe, de aceea se ridică la peste 60.000 de euro costul unui pat cu echipamente cu tot.”

Societatea Europeană de Anesteziologie (ESA) a avertizat recent statele europene:
”În ultimul deceniu, în Europa a fost redus numărul de paturi, inclusiv de paturi pentru terapie intensivă. Și acum realizăm că nu avem suficiente. Dacă am fi aranjat și distribuit echipamente la momentul necesar, țările ar fi putut evita situații precum cea din Italia” – președintele ESA, Dr. Kai Zacharowski, directorul departamentului de anestezie și terapie intensivă a Spitalului Universitar din Frankfurt.
Într-o serie de sfaturi, ESA arată că secții de spital folosite de obicei în alt scop trebuie pregătite pentru terapie intensivă, lucru care se poate face în câteva zile cu o coordonare extraordinară. În Italia, spitalele au fost copleșite la momentul alocării de noi paturi în secțiile de terapie intensivă. Cea mai mare provocare este gestionarea corectă a resurselor umane și a competențelor pentru a gestiona echipamentul de terapie intensivă și pacienții în stare critică.
”Dacă alte state vor să aibă suficiente paturi la terapie intensivă pentru a trata pacienții cu COVID-19 care vor ajunge în spitalele lor, trebuie să reducă vârful tsunamiului de cazuri care va veni. Cea mai eficientă metodă este aceea de a prelua măsurile de carantină foarte strictă și distanțare socială impuse de Italia și implementarea lor” – Davide Manca, profesor în ingineria sistemelor de producție
Câte paturi avem, totuși? Și câte-s disponibile?
În ultima perioadă, pe internet a circulat numărul oficial de paturi ATI, menit să liniștească îngrijorările legitime ale cetățenilor – e ok, stați liniștiți, suntem în topul european, avem destule paturi, iar asta înseamnă că avem de toate.
Un discurs asemănător cu “avem de toate” a existat și în timpul catastrofei de la Colectiv, de acum patru ani, când 146 de oameni au ajuns la spital după un incendiu izbucnit în clubul din București. S-a dovedit a fi o minciună și 33 de persoane au murit din cauza iresponsabilității autorităților doar în primele zile ale catastrofei.
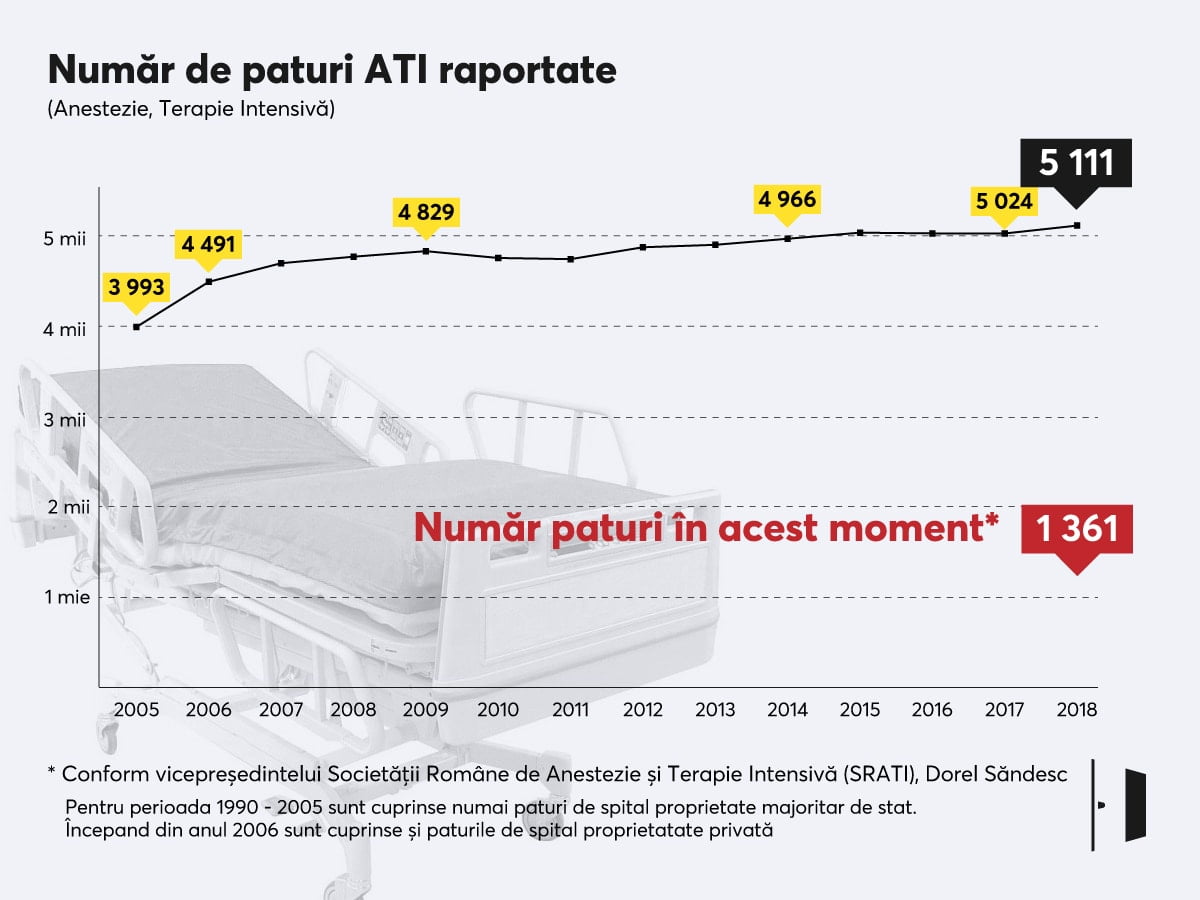
Numărul de paturi despre care vorbim acum e cel mai recent raportat de Institutul Național de Statistică (INS), în 2018: România ar avea 5111 paturi ATI la 19 milioane de locuitori, ceea ce ne poziționează pe locul cinci în Uniunea Europeană, conform datelor centralizate de EuroStat. Datele ne pun pe un loc mai mult decât decent: avem mai multe paturi decât media europeană. Însă baza de date a statisticilor la nivel european își ia informațiile cu privire la România tot de la INS.
Realitatea din teren: România are în acest moment doar 1361 de paturi dotate pentru terapie intensivă și anestezie. Ne-a spus-o Dorel Săndesc, Vicepreședintele Societății Române de Anestezie și Terapie Intensivă (SRATI).
“Noi […] am demarat în contextul apariției crizei un sondaj în rândul colegilor noștri pentru a raporta cazurile funcționale pe care ei le au de terapie intensivă”, ne-a spus Săndesc într-o discuție telefonică.
“A rezultat că am avea 2653, poate că au scăpat ceva spitale mici care nu au intrat în sondajul ăsta, dar nouă ne-au ieșit 2653 dintre care 1292, asta o știu sigur, sunt cele care nu au ventilator, deci 1300 (n.r. 1361) și ceva au.”
Această discrepanță de 3750 de paturi apare pentru că, potrivit cadrelor medicale cu care am discutat, managerii de spital sunt tentați să raporteze că au mai multe paturi decât sunt în realitate. Cu cât raportează că există mai multe paturi într-un spital, cu atât primesc mai mulți bani de la stat.
O sursă dintr-un spital din București ne-a declarat că în baza de date a Ministerului Sănătății spitalul figurează cu șase paturi ATI.
Potrivit informațiilor noastre, în secția de terapie intensivă a unuia dintre spitalele de urgență din București există 24 de paturi, însă mai mult de jumătate dintre acestea nu sunt dotate corespunzător.
Cel puțin șase nu au ventilator, iar cadrele medicale sunt uneori nevoite să folosească un monitor la două paturi.
Am încercat să contactăm Ministerul Sănătății pentru o poziție oficială, dar nu am primit niciun răspuns până la ora publicării acestui material.
Mai mult, conform declarațiilor venite tocmai de la oficialități, peste 60% din paturile ATI sunt ocupate în acest moment de cazuri ne-COVID-19.
Pentru ca situația să nu degenereze în săptămânile care urmează, am avea nevoie de “încă o mie de paturi cu ventilatoare”, spune Dorel Săndesc, vicepreședintele SRATI.
În acest context, Săndesc a făcut un apel pe Facebook ca lumea să doneze bani Societății Române de Terapie Intensivă pentru a cumpăra cât mai multe paturi pentru terapie intensivă.
Șase paturi evaporate
O sursă dintr-un spital din București ne-a spus că, înainte de debutul crizei, unitatea la care lucrează figura cu șase paturi ATI. “Dar în realitate avem doar unul. În camera respectivă nu sunt nici măcar suficiente prize pentru ventilatoare. E un pat de terapie intensivă, și câteva ventilatoare. Ministerul Sănătății poate să trimită oricând șase pacienți grav bolnavi…”
După ce a ridicat problema la conducerea spitalului, cadrul medical citat spune că datele au fost actualizate și în registrul Ministerului, iar acum spitalul are 0 paturi ATI. Adică niciunul.
Însă raportările eronate sau răuvoitoare sunt doar o parte a problemei. Alte spitale sunt cu toate paturile pe secție, însă acestea nu au tot ce le trebuie.
Potrivit informațiilor noastre, în secția de terapie intensivă a unuia dintre spitalele de urgență din București există 24 de paturi, însă mai mult de jumătate dintre acestea nu sunt dotate corespunzător. Cel puțin șase nu au ventilator, iar cadrele medicale sunt uneori nevoite să folosească un monitor la două paturi.
Am încercat să contactăm Ministerul Sănătății pentru o poziție oficială, dar nu am primit niciun răspuns până la ora publicării acestui material.
Mai mult, conform declarațiilor venite tocmai de la oficialități, peste 60% din paturile ATI sunt ocupate în acest moment de cazuri ne-COVID-19.
Pentru ca situația să nu degenereze în săptămânile care urmează, am avea nevoie de “încă o mie de paturi cu ventilatoare”, spune Dorel Săndesc, vicepreședintele SRATI.
În acest context, Săndesc a făcut un apel pe Facebook ca lumea să doneze bani Societății Române de Terapie Intensivă pentru a cumpăra cât mai multe paturi pentru terapie intensivă.
Va fi sistemul depășit? Când?
Într-un interviu pentru o agenție de presă, doctorul Cătălin Apostolescu, purtător de cuvânt al Institutului Național de Boli Infecțioase “Matei Balș”, a afirmat că în vârful pandemiei, undeva în jurul Paștelui, vor fi între 10.000 și 20.000 de bolnavi COVID-19, concomitent. Dacă ne luăm după modelul italian, între 10 și 16 la sută dintre aceste cazuri vor avea nevoie de terapie intensivă. Asta înseamnă că între 1000 și 3200 de pacienți afectați de virusul pandemic vor avea nevoie de un loc în terapie intensivă în același timp.
Sociologul Dani Sandu ne-a ajutat să facem un model propriu de evoluție a pandemiei în România, cu ajutorul unui calculator construit de programatorul Gabriel Goh. Acest model reproduce calculele folosite în lucrări publicate recent de către specialiști medicali. Menționăm că modelul nostru nu a fost elaborat de un medic sau specialist în sănătate publică.
Însă acesta prezintă câteva certitudini. În primul rând, avem certitudinile clinice ale bolii. În singurul univers închis în care a fost studiată, vasul de croazieră Diamond Princess, boala a prezentat un set de parametri ce au fost ulterior confirmați în mare măsură și de alte cercetări în domeniu.
Cei mai importanți parametri din acest univers sunt:
- o mortalitate de aproximativ 1%;
- o rată de nevoie de spitalizare de puțin sub 20% dintre bolnavi;
- o perioadă de incubație de 5-6 zile;
- o perioadă de infecțiozitate de 1-3 zile.
În plus, în cazul în care nu se ia nicio măsură, rata de transmitere a bolii în caz de activitate socială normală (R0) e estimată între 2.1 și 3 – adică fiecare bolnav poate infecta între 2.1 și 3 alte persoane. Aceasta este o proprietate atât a virusului, cât și a normelor și practicilor celor infectați, precum aglomerația, practicile de salut și contact fizic, igiena etc.. Astfel, rata de transmitere poate varia foarte mult de la o societate la alta.
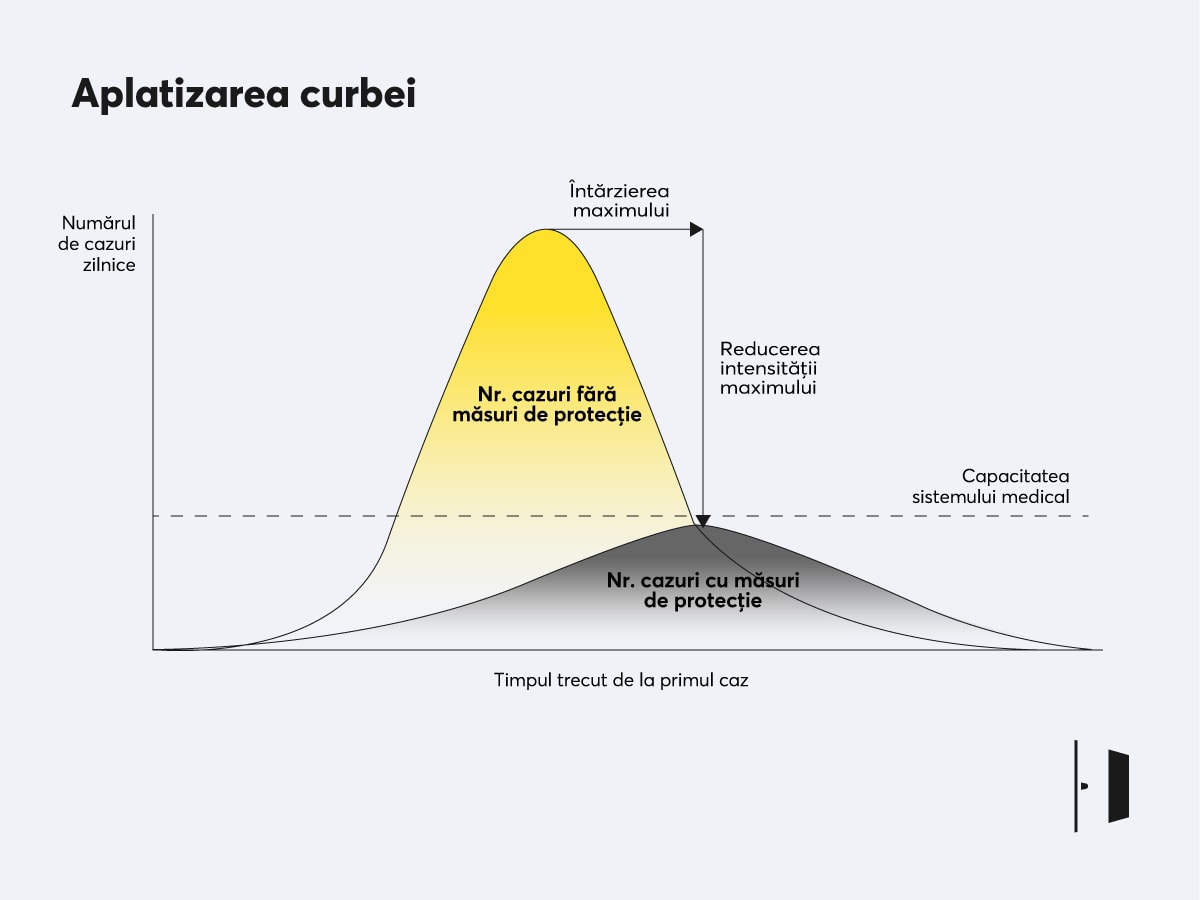
Este de așteptat ca ea să coboare dramatic odată cu introducerea măsurilor de distanțare socială impuse de autorități. De aceea, orice stat ar fi interesat să pornească măsurile de distanțare socială cât mai devreme, cu atât mai mult statele care au o capacitate medicală mai scăzută, cum este cazul României.
Totuși, dacă rata de transmitere de bază (R0) este cunoscută, rata de transmitere a virusului după introducerea măsurilor de distanțare socială (R1) va fi probabil mai mică (însă nu știm precis cât va fi).
Ea poate să scadă sub 1, cazul de supression, situație în care numărul îmbolnăvirilor ar continua să scadă, iar în 30 de zile numărul bolnavilor ar deveni constant și, în final, ar începe să tindă spre zero pe termen mediu; sau ea poate să scadă mai puțin, până la 1.5, de exemplu, caz în care numărul bolnavilor la 30 de zile ar fi de câteva sute, iar vârful ar fi atins în 180 de zile.
Citește aici mai multe despre strategia de suprimare a contagiunii.
Cel mai important lucru de reținut este că numărul cazurilor identificate nu este egal cu numărul cazurilor existente. Din numeroase motive, în special legate de strategia de testare a guvernului și numărul scăzut de teste aplicate, numărul celor infectați din interiorul unei populații poate fi, în realitate, de 5 până la 100 de ori mai mare.
Autoritățile din România și mai oriunde în Uniunea Europeană au testat în primul rând persoanele cu simptome. Cercetările spun că acestea reprezintă cam 50% dintre cazurile reale, însă nu toată lumea cu simptome este testată. În unele state, din cauza numărului mare de solicitanți, persoanele cu simptome au fost triate pentru a testa în primul rând cazurile cu simptome din rândul populațiilor de risc – cei cu vârste peste 60 de ani sau cu diverse alte afecțiuni medicale: diabet, hipertensiune arterială sau altele. Nu a fost dezvăluită o metodă clară de selecție a acestor persoane, așa că nu e clar cât de mult subestimăm numărul de cazuri.
Ce putem face este să estimăm un model optimist, care presupune că statul român a identificat primul caz imediat ce s-a întâmplat, și prima moarte adusă de virus imediat ce a avut loc, ceea ce este, însă, improbabil. Modelul optimist pleacă de la premizele:
- apariția primului caz identificat în România, pe 26 februarie și
- apariția primei morți în România, în jurul datei de 22 martie
Acest model estimat reproduce exact formula modelului clasic de răspândire a bolilor infecțioase SEIR folosit în majoritatea studiilor despre SARS-CoV-2 (referințe în cadrul calculatorului). Cel mai potrivit model în acest caz pare a fi o infecție ce pornește de la aproximativ 20 de infectați, cel mai probabil oameni reveniți din Italia sau Spania.
În acest model, fără o intervenție a statului, boala s-ar fi răspândit rapid, cu atingerea vârfului în luna iunie, când aproximativ 1.2 milioane de persoane ar fi avut nevoie de spitalizare (Figură 1).
Evident, intervenția rapidă și abruptă a autorităților face această curbă de contagiune să scadă masiv. Importantă este scăderea R de la 2.1 cât mai mult.
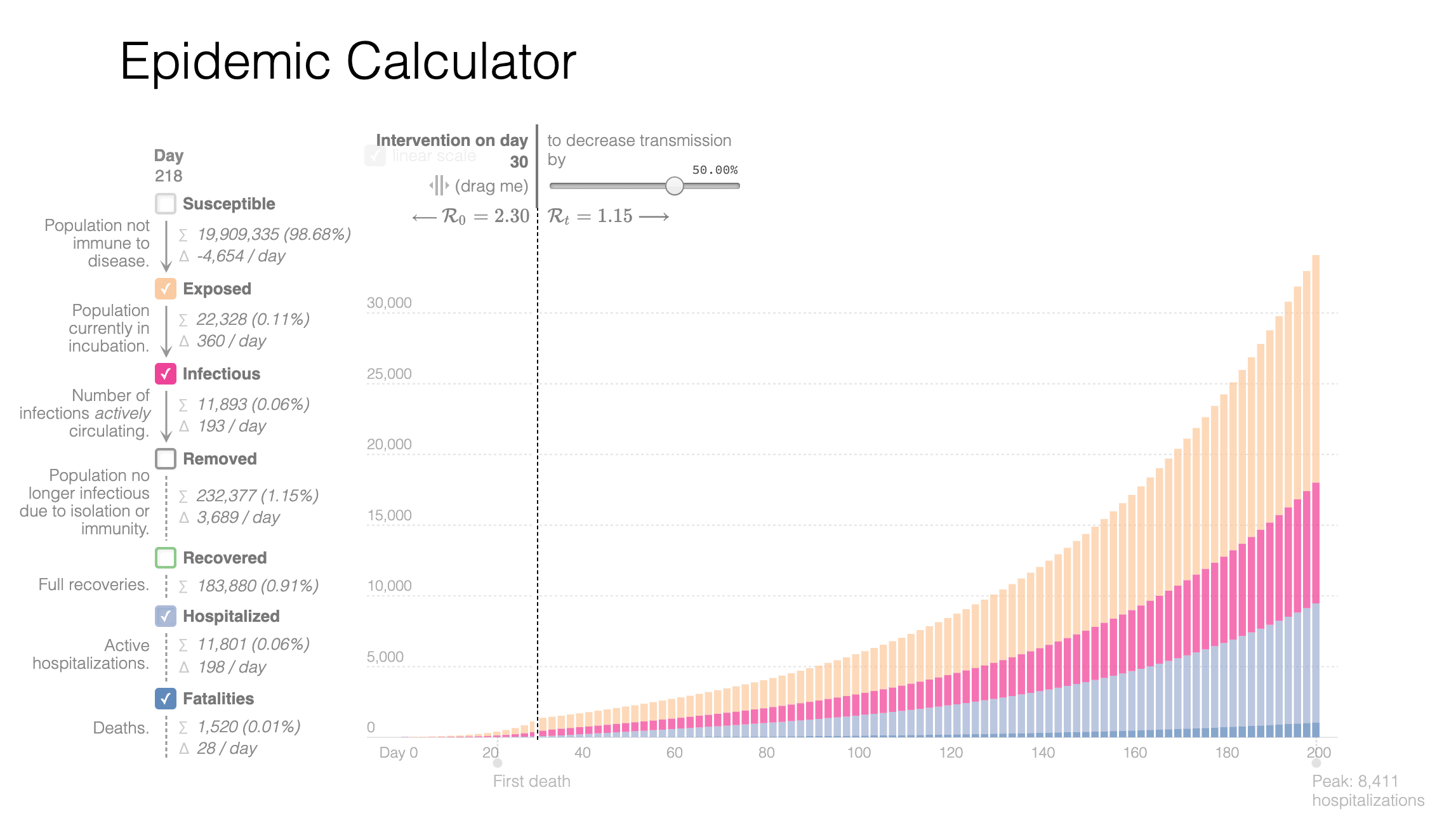
Scenariul optimist: În cazul optimist în care măsurile de distanțare socială ar duce R1 la 0.99, modelarea ar propune o curbă foarte lină de creștere a numărului de cazuri, cu vârful la 640 de spitalizări concomitente peste nevoile medicale naturale, atins în iunie 2020 (Figură 2). Curba ar tinde spre 0 în timp. Apoi numărul spitalizărilor va scădea până va ajunge la zero.
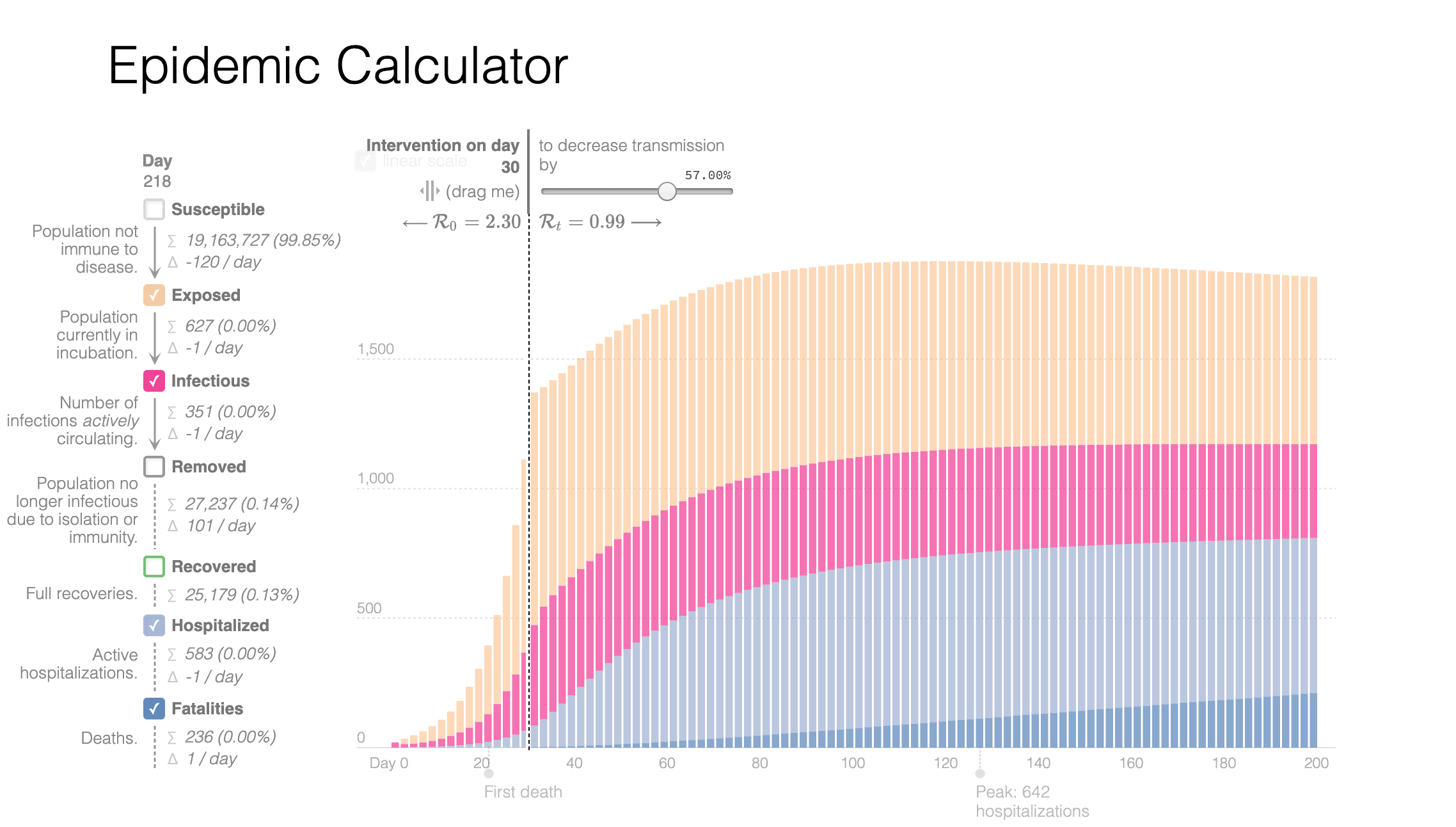
Scenariul moderat: În cazul moderat în care măsurile de distanțare socială ar duce R1 la 1.1, adică aproximativ o reducere la jumătate a potențialului de a-i infecta pe alții, dar și a comportamentelor care duc la infecție (precum folosirea de obiecte atinse de oameni infectați, tușitul necorespunzător, mersul la sală, scuipatul pe jos etc.) și dacă păstrăm constantă rata estimată de probabilitate de transmitere a bolii, vârful ar fi atins în aproximativ 200 de zile, în luna august, și ar presupune cel puțin 8.000 de spitalizări concomitente peste necesarul natural. Creșterea ulterioară a numărului de bolnavi ar fi limitată, pentru că, cel mai probabil, societatea ar atinge imunitatea de grup până în acel moment.
Imunitatea de grup (herd immunity) atinsă în momentul în care o bună parte a societății este imună la o boală infecțioasă și astfel reduce mult capacitatea de propagare a bolii nu este inclusă în acest model, astfel încât cifrele estimate după luna iulie pot fi supraevaluate. Se atinge de la 60% în sus, dar acel 60% e pe comunitate, nu pe țară, deci e dificil de limitat. 60% pe țară poate să însemne 100% în unele locuri și 50% în altele, caz în care de fapt imunitatea de grup s-ar atinge abia când ai 70-80% din populație care s-a îmbolnăvit și vindecat. Problema e că aproximativ 15-20% din acei 60-70-80% ar avea nevoie de spitalizare. Calculul spune că la spital ar ajunge 15% x 60% x 20 de milioane, adică vreo 1.9 milioane de oameni. Ce e greu de spus – și ce face modelul – este să explice care va fi încărcătura maximă a spitalelor în funcție de progresia de contagiune și durata spitalizării.
Scenariul grav: În cazul în care măsurile de distanțare socială nu reduc rata de transmitere a bolii decât cu 33% și în condițiile în care această reducere este constantă, vârful ar fi atins la începutul lunii august, când aproximativ 500.000 de persoane ar avea nevoie de spitalizare în același timp.
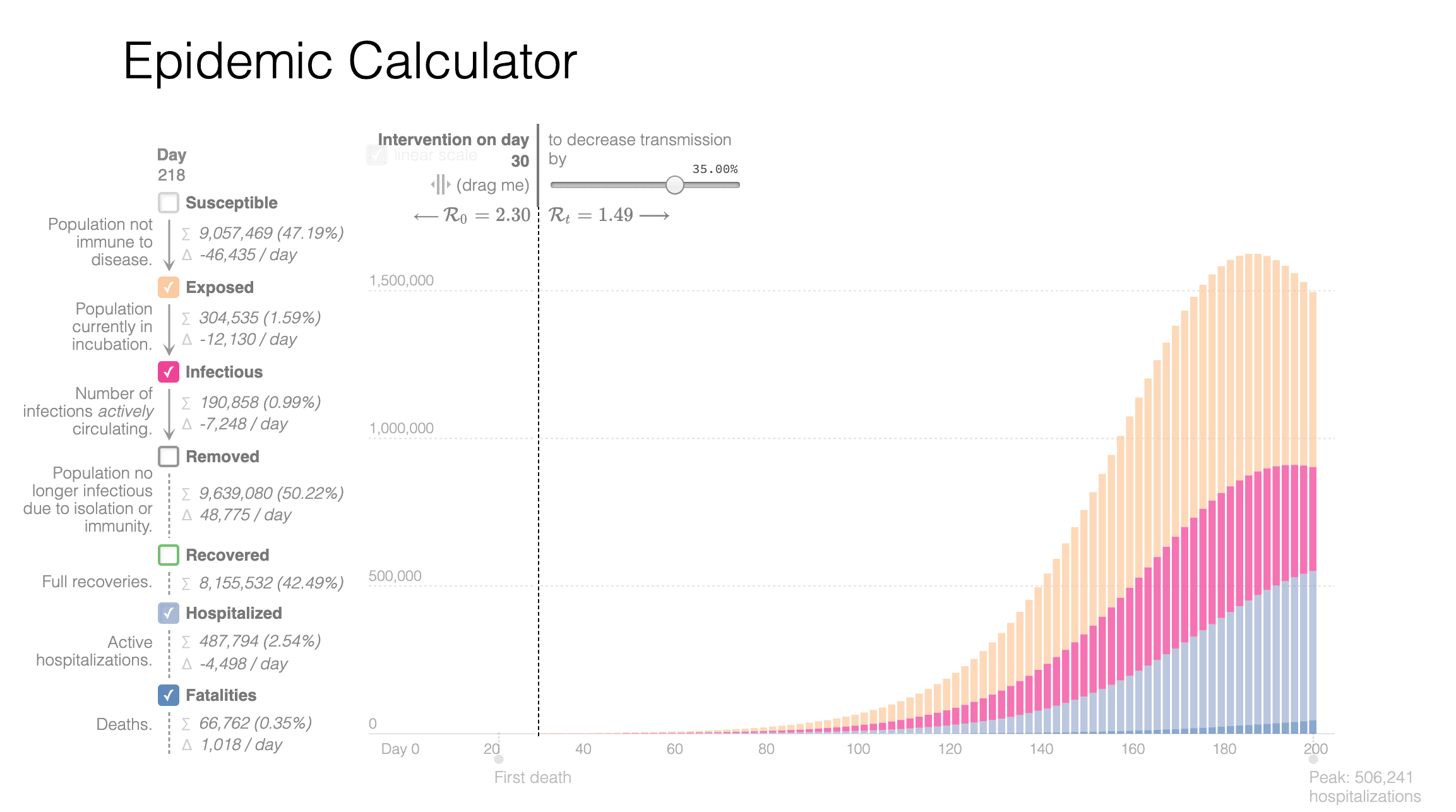
Poți reproduce scenariile și testa altele la acest link.
Intră în comunitate
Credem în comunități. Credem în solidaritate. Credem că împreună putem face lucrurile mai bine. De aceea, publicația noastră a fost fondată și este susținută financiar exclusiv prin contribuția ta și a altor cititori. Poți pune umărul cu doar 2 euro pe lună.
Îți mulțumim că faci parte din comunitatea Inclusiv
Credem în comunități. Credem în solidaritate. Credem că împreună putem face lucrurile mai bine. De aceea, publicația noastră a fost fondată și este susținută financiar exclusiv prin contribuția ta și a altor cititori. Invită-ți prietenii în comunitate!
Au contribuit
- Alex Munteanu - ilustrație
- Liviu Bărbulescu - grafică
- Cătălin Doscaș - documentare
- Dani Sandu - modelare
- Informațiile medicale publicate au fost verificate cu un medic infecționist
